神经外科于2022年9月份对3例原发性三叉神经疼痛患者行经皮卵圆孔穿刺三叉神经半月神经节微球囊压迫术(PBC),治疗效果满意。现报道如下:
一、临床病例资料
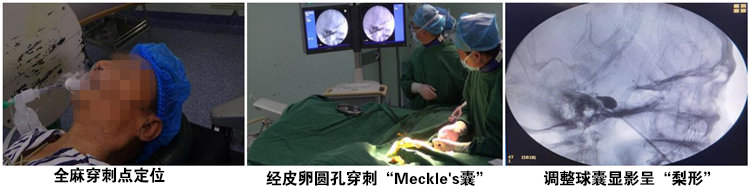
①病例一,王XX,男,71岁,No:2224758,左侧面部发作性剧烈疼痛7-8年,合并基础疾病:双眼白内障,右眼失明。查体:疼痛分布于三叉神经第2、3支,“扳机点”位于左侧鼻翼旁及左口角外侧部。手术情况:2022年09月02日在全麻下行PBC手术,术中微球囊呈“梨形”,术后疼痛即刻消失,左侧面部麻木感。随访3个月,疼痛消失,面部麻木减轻。
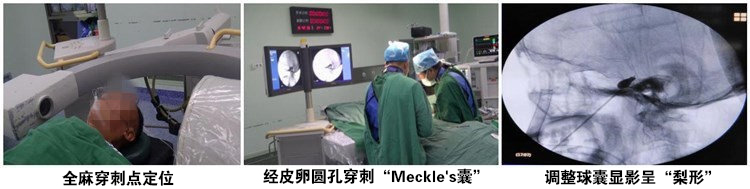
②病例二,张XX,男,75岁,No:2226302,右侧面部发作性电击样剧痛1年半,合并基础疾病:高血压,脑梗塞。查体:疼痛分布于三叉神经第2、3支,“扳机点”位于右侧鼻翼旁。手术情况:2022年09月17日在全麻下行PBC手术,术中微球囊呈“梨形”,术后疼痛即刻消失,右侧面部麻木感。随访3个月,疼痛消失,面部麻木轻微。
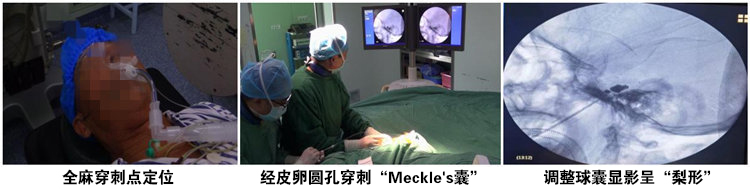
③病例三,费XX,男,87岁,No:2227268,左侧面部发作性剧烈疼痛2年,合并基础疾病:老年性肺气肿,冠心病。查体:疼痛分布于三叉神经第1、2支,“扳机点”位于左侧下眼睑外侧部。手术情况:2022年09月29日在全麻下行PBC手术,术中微球囊呈“梨形”,术后疼痛即刻消失,左侧面部麻木感。随访3个月,疼痛消失,面部麻木轻微。
二、3例患者的共同特点
①高龄(﹥70岁),合并不同基础疾病,如高血压、脑梗死、冠心病、白内障、肺气肿等,害怕或拒绝开颅手术及其他三叉神经痛治疗方法。
②具有“典型”原发性三叉神经疼痛的临床症状、体征,病变累及三叉神经第1、第2、第3支不等,有诱发疼痛发作的“扳机点”。
③都曾经就诊于“省内外”多家医院,诊断原发性三叉神经疼痛。口服“卡马西平”起初止痛效果良好,随病程延长,药物治疗效果减退或无效。
④PBC手术治疗效果良好,术后即刻疼痛消失,面部出现可以忍受的轻度麻木。术后1~3天出现患侧口周或口角黏膜带状疱疹,经抗病毒治疗疱疹消失。
三、讨论:经皮卵圆孔穿刺三叉神经半月神经节微球囊压迫术(PBC)治疗原发性三叉神经疼痛(TN)
原发性三叉神经痛(TN)是迄今为止人类遭受的最为严重的疼痛性疾病之一,以面部发作性剧烈疼痛为特征,且发作频繁,严重影响患者的生活质量。三叉神经痛患病率为182/10万人,以中老年人多见。手术是药物治疗无效或难治性三叉神经痛患者的外科治疗方法。现有外科治疗方式包括:1、开颅三叉神经微血管减压术 (MVD);2、开颅三叉神经感觉根切断术或三叉神经梳理术;3、经皮卵圆孔穿刺半月神经节射频热凝术;4、三叉神经半月神经节甘油或无水酒精注射毁损术;5、经皮卵圆孔穿刺三叉神经半月神经节微球囊压迫术(PBC)等等。
临床研究表明,三叉神经痛的发病率随着年龄的增加而增加。①三叉神经微血管减压术 (MVD) 作为唯一针对病因的治疗方式,被推荐作为药物治疗无效TN病人的首选治疗方法。然而对高年患者(>70岁)施行 MVD手术存在着争议,因其具有有较高的手术风险及麻醉风险,尤其是合并严重基础疾病的高龄患者。②三叉神经感觉根切断术或三叉神经梳理术是指通过外科手术破坏切断三叉神经疼痛传导纤维,虽然术后疼痛可减轻或消失,但会导致严重的、永久性的面部麻木,给患者带来难以忍受的精神痛苦。③经皮卵圆孔穿刺半月神经节射频热凝术是指使用射频热效应来毁损三叉神经的疼痛传导纤维,虽然手术毁损靶点部位可精确调控,但由于手术过程中患者神志需清醒,给患者带来巨大的痛苦体验,对于合并高血压、冠心病、动脉瘤等高龄患者,显著增加了手术风险。④三叉神经半月神经节甘油阻滞或无水酒精注射毁损术。由于该手术毁损程度严重、毁损靶点精确度难以掌控,使患者术后易出现严重并发症,例如三叉神经第1支(眼神经)损伤会使角膜反射障碍,导致角膜溃疡甚至失明,因此现在临床上已很少使用该手术方式。⑤那么临床上就需要寻求一种安全、有效、并发症轻微的外科治疗方式。经皮卵圆孔穿刺三叉神经半月神经节微球囊压迫术(PBC)正是在这种背景下由Mullan等人于1983年首先报道提出。其方法是:全麻下经皮穿刺卵圆孔内Meckle’s囊,通过特定装置临时植入微球囊,然后充盈微球囊,压迫Meckle’s囊内三叉神经半月节,以破坏三叉神经传导性而达到止痛的效果。
PBC治疗TN的机制主要是选择性损伤传导痛觉的有髓神经纤维,而保留传导角膜反射的无髓神经纤维,因而在治疗疼痛累及三叉神经第一支(眼神经)时有其独特的优势。PBC治疗效果与MVD、射频热凝、无水酒精或甘油阻滞以及其它治疗方式几乎相同,特别PBC即刻有效率与MVD相当,所以在世界范围内受到神经外科的重视。由于该技术操作安全、快速有效,以及患者在全麻无痛下治疗的优点,对于顽固复发、不愿接受开颅手术、不能耐受开颅手术的高龄患者,PBC可完全取代MVD成为良好的外科治疗方式。
PBC在许多国家得到广泛开展,国内开展相对较晚,在本世纪初(2000年)才逐渐开始报道。目前国内开展较多的医院有:辽宁省人民医院、广东省第二人民医院、杭州市第一人民医院、南京大学附属鼓楼医院、中国科学技术大学附属第一医院(安徽省立医院)等等。PBC治疗效果满意,无需开颅手术,具有创伤小、术后恢复快、操作简便易行、手术并发症轻微等特点,使得其完全可取代MVD成为老年性TN患者的首选外科治疗手段。
PBC手术适应症:药物治疗无效的TN;高龄患者(﹥70岁)合并严重心脑肺等基础疾病、不易行或不能耐受MVD手术;MRTA未发现明显血管压迫;MVD、射频热凝、伽马刀治疗后复发或无效的患者。PBC手术禁忌症:不能耐受全麻的TN患者。PBC术后并发症主要有:面部麻木、咀嚼肌乏力、口唇疱疹、感觉异常、角膜炎、蛛网膜下腔出血等。以面部麻木最为常见,几乎100%。咀嚼肌无力及口唇疱疹的发生也较为常见,主要原因可能是穿刺时损伤咀嚼肌、压迫时损伤运动支以及三叉神经半月节潜伏的单纯疱疹病毒在压迫时被激活延外周支感染所致。角膜炎、蛛网膜下腔出血及其它并发症少见。相比于开颅手术治疗,PBC术后的并发症轻微。绝大部分老年患者认为术后一定程度的面部麻木,相比于术前的剧烈疼痛,是可以接受的,而且这种麻木也会随着术后时间的延长而逐渐减轻。
PBC术中球囊显影呈典型的“梨形”,术后治疗效果明显优于“类梨形、哑铃形、椭圆形”。球囊的形状、大小与压力以及球囊压迫时间是影响手术疗效和并发症的主要因素。Meckle’s囊体积大小一般为0.4~0.5ml,而球囊充盈的容积范围在0.5~1.0ml。球囊压迫时间的把握对疼痛的消失及术后面部麻木的发生率有着决定性的影响。研究报道:早先的球囊压迫时间为3~10min,平均6min,虽然术后患侧疼痛消失,但许多患者出现无法忍受的严重面部感觉减退及麻木;后来压迫时间调整减少至1min,发现疗效并没有明显下降,同时术后面部不适等并发症的发生率明显降低;现在一般认为球囊压迫时间控制在3min左右较为合适,患者术后疼痛消失但不出现严重的面部麻木。
“三叉神经-心脏抑制反射”,是指在穿刺卵圆孔及压迫三叉神经半月神经节时,多数患者会出现血压升高、心率减慢的“暂时性”骤然变化,严重者甚至出现心脏骤停。这一现象的具体机制尚未明确,但出现此现象说明三叉神经感觉根受到刺激、球囊位于Meckle’s囊内,同时也预示术后治疗效果良好。术中对血压、心率的密切监测以及麻醉师对此类突发情况的及时处理非常重要。一旦出现“三叉神经抑制反射”,要立即停止对半月神经节的刺激,配合阿托品和降血压药物治疗,心率血压均可恢复正常。
提高PBC手术效果、减少手术并发症的方法与措施:1、术前对卵圆孔进行颅底CT三维重建,了解卵圆孔的大小、位置和形态,有利于术中穿刺,节省穿刺时间和减少穿刺损伤。有条件可在三维CT引导下进行穿刺或在DSA手术室中完成手术。2、在“X”线透视下,不断监测了解穿刺针的位置、角度以及穿刺深度,防止偏离而导致严重的损伤。当穿刺针进入卵圆孔时,穿刺针可被固定,刺破Meckle’s囊可有明显“脱空感”,这时置入微球囊,注入少量造影剂观察球囊形态,同时观测有无“三叉神经抑制反射”。如无绝对把握微球囊在Meckle’s囊内,则不建议充盈球囊,以免发生在Meckle’s囊外压迫而导致Meckle’s囊的偏离,使治疗效果不佳。3、调整球囊位置,使球囊呈典型的“梨形”至关重要。不理想时可拔出穿刺针,重新穿刺调整,直至球囊成为“梨形”,球囊的形态决定了临床治疗效果。4、球囊压迫时间和球囊充盈压力的调整。压迫时间为3min左右,球囊充盈的容积选择在0.65ml左右。过长的压迫时间和过高的充盈压力,都可导致术后并发症的增多,如面部麻木加重、口周疱疹感染等。
综上所述,PBC作为TN外科治疗方法之一,有着安全、有效、简单、易行、并发症轻微等独特优势,特别是对于合并基础疾病、不能耐受开颅手术的70岁以上老年原发性三叉神经痛患者,可作为首选治疗方案,值得在基层医院神经外科推广。
信息来源:本站 |